赵建昌医生的科普号
- 诊前须知 是谁剥夺了你的决定权?
前几天,听了北京一位专业从事医疗方面律师讲的课,深受启发,他说,医生有建议权,患者有决定权,家属有知情权。联想到前一段时间抄的沸沸扬扬的陕北榆林孕妇跳楼事件,患者是清醒的,是有完全行为能力的人,为什么自己不能做决定行剖腹产呢? 七八十年代,我当实习医生的时候,医生可以包揽病人的全部检查、治疗,你还不能问理由和提要求,否则,你得到的答复是"你是医生还是我是医生,你说了算还是我说了算"。随着时代的发展,人们的法律意识逐渐增强,不断争取自已的权利,医患关系已不像以前,为什么要做这个检查,各种治疗方案的优缺点,医生会告诉你,让你来做选择,似乎比以前好了很多,但是,绝大多数决定并不是由患者自己决定的,治与不治,或者怎么治,并非是患者自己的意愿。尤其是恶性肿瘤患者,在这方面更加突出,我在工作中常常遇到这样的情况,家属害怕患者了解病情后有思想压力,往往采取隐瞒病情的做法,因此,治疗方案基本上就由家属决定了,结果往往不是患者所期望的,有时候,反而起了反作用。 十年前我接诊了一位60来岁的男性患者,患者贫血原因不明,在我们医院住院检查后仍然不能明确原因,随后告之患者和家属,转上级医院进一步检查,继而转至某三甲医院住院一周后出院,又来我院住院,患者说上面医院检查了,说没有什么大问题,就是有点贫血,赵医生你了解我的病情,你继续管我吧,我说好,患者精神心情都很好,患者的妻子和女儿偷偷告诉我,上级医院检查的结果是前列腺癌晚期,已经有全身转移,医生让回当地保守治疗,我们没有告诉患者实际病情,希望赵医生也帮我们隐瞒病情,不要告诉患者,我同意了,在转回来住院的第五天下午3时,患者病情突然恶化,呼吸困难,全身大汗,我在床旁抢救患者的时候,患者当时意识还清醒,他很费力的问我:赵医生,我到底得的什么病,怎么越治越恼火?!我想不能再隐藏下去了,告知了他实情,没想到,患者当时特别生气,用手指着妻子女儿和我:你们为什么不早告诉我,我还有很多事情需要安排!说完这句话,就意识丧失,呼吸心跳停止,虽经过积极抢救,也无力回天。事后,妻子女儿也很自责,我时常想起他要走的时候怨恨的眼神。 如今,在临床工作中,时常仍会遇到这样的情况,我经常把这个事例讲给患者的家属听,但还是会有很多患者家属不知道是出于什么原因和心态,这样的事例屡见不鲜,患者病情并没有到不能医治的地步,医生只告诉家属病情很严重,有可能治疗效果不理想,家属说好吧,那我们回去了,本来是有希望的,结果彻底无望了。有的患者,本来病情己到了无法医治的地步,或者年龄很大,合并多种疾病,医生告知家属病情,患者家属说,尽一切努力抢救和治疗,该用什么药就用什么药,该做什么检查就做什么检查,你这么说,医生敢怠慢吗!常常既浪费了医疗资源,又增加了患者不该有的痛苦,何苦呢!该治疗的要放弃,不该治疗和抢救的要不停的折腾,什么时候,才能让患者自己做主,决定自己的命运呢?! 如果我患了不可治愈的疾病,我自愿放弃各种增加痛苦的医疗性措施(包括气管切开、气管插管、呼吸机、各种无效的营养支持治疗),我愿意无痛苦的有尊严的离开这个世界。希望我们在患病之前,都能写下这个遗嘱!不要剥夺患者的决定权!
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科876人已读 - 就诊指南 看病,怎样才能找到适合你的医院和医生
以前,条件差,人们病了,一个字"扛",实在扛不住了,就到乡村医生或者药店包点药。如今,条件好了,人们的要求也高了,随便得个什么病,都想找专家,结果一趟病看下来,钱花了是小事,人也折腾的差不多了,得不偿失。其实,得了病,找专家或者专科医生没有错,但关键是要选择对的时间。一般的疾病,根本不需要找专科医生或者专家来看,那跟拿大炮打蚊子有什么区别,因为,患病后你直接找到专科医生或者专家,其实他们也不能一下子确定是不是本专业的疾病,也需要做一些检查来排除其他方面的问题,我们知道,专科医生上门诊是有时间性的,并不是天天都能找到他,有的一个星期可能就上一天,这样来回2-3次,十天半个月也就过去了,疾病也没有得到及时的诊治,反而耽误了时间。因此,疾病初期,应该找全科医生来给你诊治,如果是普通的疾病,他们就能很好的为你解决问题,如果是他不能解决的问题,他会及时准确的告诉你应该到那一级医院,找什么样的专家或者专科医生,在此之前,他己为你做了基础的筛查,到了专家或者专科医生那里可以节省不少时间,使你的疾病及时得到诊治。你了解全科医生吗?全科医生也就是家庭医生,习近平总书记说到2020年,每一个中国人都要有自己的家庭医生。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科1600人已读 - 医学科普 贫血的原因有哪些?分别怎么诊治?
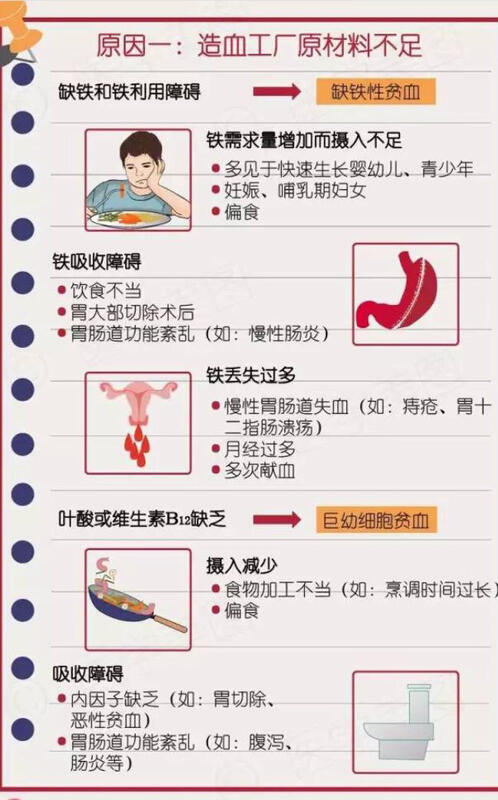 赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科1929人已读
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科1929人已读 - 就诊指南 癌症放疗好还是化疗好?
放射治疗己有一个多世纪的历史。随着经验的积累,放射治疗设备不断改进,放射物理学、放射生物学、肿瘤学及其他学科的发展,肿瘤放射治疗己日趋成熟,同时,放射治疗在肿瘤治疗中的作用和地位日益突出。放射治疗己成为恶性肿瘤的主要治疗手段之一,60%-70%的肿瘤患者在其病程的某一阶段将有可能接受放射治疗,或用于根治,或姑息治疗。 一、放射治疗的物理学基础 放射治疗的电离辐射包括电磁辐射和离子辐射。临床用于放射治疗的电磁波主要是X射线和咖?射线,X射线由各类加速器产生,咖?射线是由放射性核素射出,利用这两种射线产生的不同方式和能量,来选择体外照射还是体内照射,并根据不同肿瘤不同部位来确定照射的方式和剂量。近年来,由于放射治疗设备及新技术的不断开发,精准放射治疗篷勃发展,以期达到对肿瘤细胞的最大的杀伤和对正常组织最小的损害。 二、放射治疗的生物学基础 辐射可以直接和间接损伤细胞DNA分子,使细胞丧失增殖能力,因此,需要制订明确有效的放射治疗计划,尽量减少周围正常组织的受量,避免出现严重的放射并发症。 化学治疗简称化疗,也是治疗恶性肿瘤的主要治疗手段之一。从20世纪40年代开始,已经先后发现和研制出了不少有效的化学治疗药物,有不少的肿瘤通过化疗而治愈。 一、全身化疗是将化疗药物注入人体内,对肿瘤细胞起到杀灭或抑制的作用。 二、局部化疗(特殊途径的化疗) 主要用于体腔积液、鞘内注射、动脉插管化疗等。 化疗药物根据其作用机制的不同分为很多类,医生会根据肿瘤细胞的特性来选择不同的化疗方案,肿瘤不断长大就是肿瘤细胞分裂增殖的结果,肿瘤细胞周期在本质上与正常细胞相同,因此需要DNA的合成,抗肿瘤药物就是作用于其不同期,从而达到阻止其DNA的合成。 通过上面简单的了解,我们可以看到,放疗和化疗就犹如除草剂,它没有选择性,在杀灭肿瘤细胞的同时,也会对人体正常组织和细胞造成损伤。因此,放疗和化疗作为恶性肿瘤的第二、三大治疗手段,各有其优缺点,对于一个病人或者一种肿瘤,是选择放疗还是化疗,是先放疗还是先化疗,或者二者兼而有之,这就要由各个学科根据病人的实际情况、病理类型、肿瘤分期等一系列综合因素,为患者制定一个合理、有效的治疗方案,以期达到有效的控制肿瘤,提高生活质量,延长寿命的目的。 本文系赵建昌医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科5人已购买 - 媒体报道 晚期结直肠癌治疗的新希望
 赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科930人已读
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科930人已读 - 诊前须知 拒绝抢救,你签还是不签?
对于那些生命到了终末期的病人,包括绝大多数晚期癌症的患者,还有一些脏器功能衰竭已无法医治的患者,医生常常会找家属谈话,万一出现呼吸心跳停止,还进不进行抢救,不抢救就要家属签署一份拒绝医疗责任书,这个时候,家属就有点两难了,签了吧,好像残忍了点,不签吧,后期的抢救确实也没有必要。 我曾经看到过一篇报道,一位有很多基础疾病的高龄患者因肺部感染、呼吸衰竭住医院的重症监护室,经过长时间的抢救和治疗,病情仍然没有好转的迹象,己行气管切开,气管插管,呼吸机辅助维持呼吸,医生多次建议家属放弃治疗,家属也被拖得精疲力竭,但全家人很犹豫,最后,他的其中一个女儿看到自己的父亲这样痛苦,也没必要再拖下去了,同意了医生的建议,签了字,停用了呼吸机,很快,不到2小时患者的生命就终结了,全家很快为老人办理了后事,各人过各自的生活,但是,这个女儿心里一直很纠结,如果不是我签字停了呼吸机,也许我们的父亲还没有死,大家都劝她,不是你的错,但女儿还是对这件事情心有余悸,夜间做梦,梦见自己的老父亲冲自己大喊:女儿,快救我!别放弃!最终,她因此而得了抑郁症。 如果遇到了这样的情况,你是签还是不签呢?依我之见,如果病人的确经过了目前现有的医疗救治,病情无法得到控制,做出上面的选择反而是一种更为人道的做法,众所周知,医学上的心肺复苏主要针对突发状况和疾病导致的呼吸心跳骤停,其抢救有临床价值,试问,对一个晚期癌症全身转移和全身脏器衰竭的患者,出现了呼吸心跳停止,我们用常规的胸外心脏按压,电击除颤,气管插管,从工呼吸,成功的机率有多大,既便短时间复苏成功,又能维持多长时间。医生和医疗机构为了规避风险,走程序,让你签字,并不代表什么都不管了,只是不进行这些介入性或带有创伤性的抢救,前提是你能正确对待死亡,那么,你就不会纠结和自责了。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科3336人已读 - 诊后必读 你的癌症被过度治疗了吗?
2017年7月,《新格兰医学杂志》刊登了一篇关于前列腺切除术与早期前列腺癌观察随访的前瞻性临床研究,引起肿瘤界的热议,唤醒人们对肿瘤如何合理治疗的思考。 这篇文章的研究者从1994年11月至2002年1月,随机分配731名局部前列腺癌患者进行根治性前列腺切除术或观察,主要研究结果包括全因死亡率和主要次要结局,前列腺癌死亡率。经过近20年的随访,研究者发现手术组和观察组相比,并不显著降低全因死亡和前列腺癌死亡率。手术组有61.3%死亡,观察组有66.8%死亡(HR0.84 P=0.06),手术组有7.4%死亡归因于前列腺癌或治疗,观察组为11.4%,HR0.63 P=0.06)。 这篇文章之所以引起广大肿瘤专业学者的高度关注,主要是因为将那些临床上本来有根治性前列腺手术指征的患者随机分配到观察组,结果发现手术并没有显著降低死亡风险,颠覆了大家对前列腺癌的治疗印象,也可能需要重新定义治疗标准了。 因为在这种情况下,既然不能降低患者远期死亡率,我们还继续选择给这些患者手术,其实就是一种过度医疗。 研究表明,癌症的病程发展是一个动态的过程,在不同个体中具有多样性,有的癌症进展迅速,有的生长缓慢,有些会停止生长,有些甚至会自愈。有些患者接受了一系列的抗癌治疗,而这些治疗实际上并没有延长患者的寿命。手术范围的扩大,影响患者的生活质量,为了追求治愈而盲目的增加放射剂量,造成对周围正常组织不可避免的损伤,严重影响了患者后期的生活质量,导致癌症过度治疗的主要原因主要体现在下面两个方面: 一、医生方面 为了规避风险,会选择尽可能迎合患者要求,尽量满足他们的需要造成过度治疗,另一方面经济利益的驱使导致一些医生利用患者和家属的急迫心理而过度治疗。 二、患者方面 患者及家属在面对恶性肿瘤的恐慌,往往会失去理性判断能力,不惜重金,不惜路途遥远去求医问药,家属们通常认为化疗、放疗多多益善,只有好药、贵药、进口药才能解救患者。 因此,在面对各种治疗方案的选择时,人们往往会倾向于"更強""更新鲜"的治疗方法,认为只要这样做了,即使治疗不好或者发生了复发转移,患者也不会埋怨,家属也会因为用尽全力而心安,对于晚期癌症患者,仍坚持"生命不息,治疗不止"的观念,导致严重的过度治疗。 对于晚期癌症,治不治疗,怎么治疗,医生和家属的态度至关重要,医生会告诉你各种治疗方案供你选择,当然也不乏极力推荐的某种疗法,作为患者和家属,你要有一个理性的判断,再慎重选择,不要让病人既受罪,又花钱,要允许癌症病人安静的离开这个世界。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科2467人已读 - 医学科普 癌症患者的饮食
国家卫生计生委推荐的恶性肿瘤患者膳食指导原则: *合理膳食,适当运动;*保持适宜的,相对稳定的体重;*食物的选择应多样化;*适当多摄入富含蛋白质的食物;*多吃蔬菜,水果和其他植物性食物;*多吃富含矿物质和维生素的食物;*限制精制糖的摄入;*肿瘤患者抗肿瘤治疗期和康复期膳食摄入不足,在经膳食指导仍不能满足目标需要时,建议给予肠内、肠外营养的支持治疗。1、碳水化合物保持每天适量的碳水化合物,是提供给人体能量的主要来源,成年人每天摄入200g-400g左右,在胃肠道功能正常的情况下注意粗细搭配。 2、动物性食物适当多吃鱼、禽肉、蛋类,减少红肉(牛羊肉等)。对于放化疗胃肠道损伤的患者或胃肠道手术过的患者,推荐制作软烂细碎的动物性食品。 3、蔬菜和水果推荐蔬菜的摄入量300-500g,建议各种颜色蔬菜,叶类蔬菜。水果摄入量200-300g。 4、豆类及豆制品每日适量食用大豆及豆制品,推荐每日摄入量约50g等量大豆。 5、水水(饮水和食物中所含水) 一般按300ml/kg.d-400ml/kg.d给予,每日尿量维持在1000ml-2000ml,有心、肺、肾等脏器功能障碍的病人特别防止液体过多。 6、油脂使用多种植物油作为烹调油,每天25-40g。 其他:*避免酒精摄入; *限制烧烤(火烤、炭烤)/腌制和煎炸的动物性食物; *有明确的矿物质及维生素等营养缺乏时,可考虑膳食强化而补充部分营养素。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科1040人已读 - 医学科普 腰穿会把人穿"傻"吗?
从事临床工作近三十年了,从临床当实习医生开始到现在,如果有病人因病情需要做腰穿(腰椎穿刺),仍然会常常听到病人及家属这样的话,那个谁谁谁就是因为"穿脊髄"最后变"傻"了,变"呆"了,瘫痪了,甚至死亡了,无论你怎么解释,就是不愿意做这个检查,宁可花钱做CT或核磁共振都行,这个传统而愚昧的想法,是因为病人和家属不了解这个检查的目的和方法,因此,大家有必要了解一下这个检查的一些基本知识,以免延误了患者的病情。 腰椎穿刺术是神经科临床常用的检查方法之一,对神经系统疾病的诊断和治疗有重要价值,简单易行,价格便宜,操作也较为安全。只要严格掌握适应症,一般不会对患者造成伤害。常用于中枢神经系统的炎症性疾病,包括:1、化脓性脑膜炎、结核性脑膜炎、病毒性脑膜炎、霉菌性脑膜炎、乙型脑炎等。2、脑血管意外的诊断与鉴别诊断:包括脑溢血、脑梗塞、蛛网膜下腔出血等,目前临床己被CT和MRI替代。3、肿瘤性疾病的诊断和治疗:用于诊断脑膜性白血病,并通过腰椎穿刺鞘内注射化疗药物治疗脑膜白血病。4、测定颅内压力和了解蛛网膜下腔是否阻塞等。5、椎管内给药。 看了上面我的介绍,大家应该有所了解了吧,并不是腰穿把人穿"傻"了,穿呆了,穿瘫了,甚至死亡,而是需要做腰穿的这些疾病本身就会引起这样的一些并发症和后遗症,并不是腰穿本身导致的,如果真有这么严重的后果,医生也不会选择这种检查了。
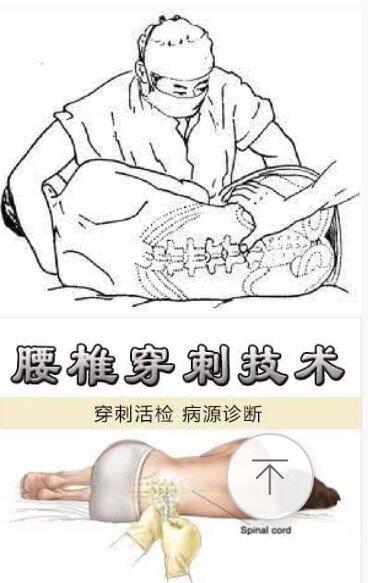 赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科2823人已读
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科2823人已读 - 就诊指南 那些人需要做PET一CT检查
PET一CT全称叫正电子发射断层显像/X线计算机体层成像,此项检查项目目前不能进医保,只能自掏腰包,且价格相对昂贵,对于有钱人来说,只是九牛一毛,但相对于经济不好的人来说,那可要慎重选择了。 那么,哪些人更适合做这样高端的检查呢? PET一CT是目前最为高端的疾病筛查设备,特别在检查癌症方面有突出的优势,并且有独特的图像融合技术,清晰的显像能够发现早期细小的肿瘤病灶,甚至发现癌前异常病变,使患者能够早发现早治疗,其检查癌症的准确性在90%以上,可以发现很小的癌症病灶,并且一次性可以扫描全身,基本上不会有误诊漏诊的情况。肿瘤的特点之一就是代谢旺盛,代谢显像也因此成为诊断恶性肿瘤的常用方法之一。那么,是不是所有的人都适合做PET一CT检查呢?推荐以下人群比较适合做PET一CT检查: 1、有肿瘤家族史的人; 2、肿瘤早期信号的人或恶性肿瘤可疑患者; 3、髙度怀疑肿瘤,现有的技术条件无法取得病理学检查证剧的患者; 4、肿瘤高发地区的人群与工作生活压力较大的人; 5、癌症患者治疗后需要进行病情监测及疗效动态观察; 6、经常接触有害物质的人群,如:化工厂、橡胶厂、油漆厂的员工及长期吸烟的人群等。 7、高龄患者,或者不能耐受介入性检查的人群。
赵建昌 副主任医师 崇州市人民医院 肿瘤、血液内科2938人已读





